Снижение уровня мочевой кислоты
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
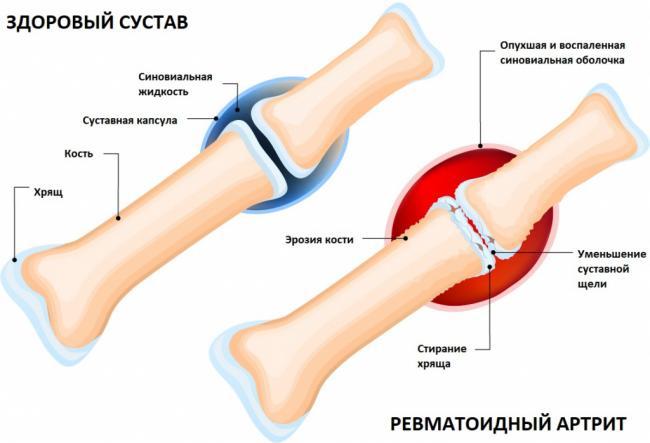
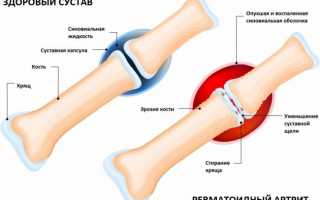
Артрит: причины появления, симптомы, диагностика и способы лечения. Артриты – это собирательный термин для обозначения группы различных воспалительных заболеваний суставов, поражающих их синовиальную оболочку, капсулу (суставную сумку) и суставной хрящ. Капсула окружает суставную полость и обеспечивает ее герметичность. Синовиальная оболочка представляет собой внутренний слой суставной капсулы и покрывает все внутрисуставные структуры, кроме суставных поверхностей костей (они покрыты хрящом). В синовиальной оболочке располагается большое количество нервных волокон и сосудов, которые отвечают за питание суставного хряща. Суставной хрящ обеспечивает скольжение суставных поверхностей при движении, ослабляет нагрузку при воздействии механических факторов (амортизирующая функция). Заболеваемость артритом составляет 9,5 случаев на 1000 человек; распространенность высока среди лиц разного возраста, включая детей и подростков, но чаще артрит развивается у женщин после 40 лет. Описано более 100 различных форм заболеваний суставов или патологических процессов, при которых артрит является частым, а порой ведущим проявлением. Причиной развития воспалительного процесса в суставе часто становится аутоиммунный процесс в организме, то есть нарушение функционирования иммунной системы, которая начинает воспринимать собственные ткани как чужеродные и повреждать их. Этиология некоторых тяжелых воспалительных суставных заболеваний (например, ревматоидного артрита, анкилозирующего спондилоартрита) до сих пор изучена недостаточно.
Среди факторов, способствующих развитию или обострению артрита, называют переохлаждение и физическую перегрузку сустава. Другая нередкая причина заболевания — инфекция. Возможные возбудители – бактерии (гонококки, стафилококки, стрептококки, микобактерии туберкулеза, бледная трепонема), вирусы (вирус Эпштейна-Барра, аденовирусы, вирус краснухи, гепатита В и С) и грибы (аспергилла, кандида и др.). Они могут проникать в сустав напрямую (через рану, порез, прокол) или из удаленных очагов с током крови. Попав в сустав, возбудители начинают активно размножаться, выделяя токсичные продукты жизнедеятельности и провоцируя развитие воспаления.Классификация заболевания Поражения суставов можно разделить на две большие группы: воспалительные и дегенеративные. Воспалительные – это именно артриты (в медицинской терминологии суффикс «-ит» обозначает воспаление). Дегенеративные или дистрофические изменения суставов невоспалительного характера называются артрозами («-оз» от греч. –ōsis — интенсивное патологическое состояние). Нередко артрит и артроз становятся стадиями одного процесса: воспаление может приводить к повреждению хряща, а изнашивание хряща может вызывать воспаление. В зависимости от причины заболевания различают: инфекционные и неинфекционные артриты. Как говорилось выше, причиной инфекционных артритов могут быть различные возбудители – бактерии, вирусы и грибы. Неинфекционные артриты развиваются на фоне аутоиммунных процессов (например, при ревматоидном артрите), метаболических нарушений (например, при подагре), возникают при заболеваниях крови, печени, кожи. По характеру течения различают острый, подострый и хронический артриты. При хроническом течении заболевания выделяют фазу обострения и ремиссии. По распространенности поражения различают:
- моноартрит (воспаление одного сустава);
- олигоартрит (воспаление 2-3 суставов);
- полиартрит (воспаление 4 и более суставов).
Моноартрит характерен для подагры (часто дебютирует с 1-го плюснефалангового сустава – сустава большого пальца стопы), реактивного артрита – болезни Рейтера (чаще поражается коленный сустав после урогенитальной или кишечной инфекции), псориатического артрита в самом его начале.
Олигоартрит встречается при ревматоидном артрите в дебюте заболевания, при серонегативных спондилоартритах, в частности болезни Бехтерева, при инфекционных заболеваниях – гонорее, бруцеллезе. Полиартрит имеет вирусную природу, фиксируется при ревматоидном артрите и др.Симптомы артрита Для артрита характерны жалобы пациентов на боли в суставах, изменение их формы, нарушение функции, изменение температуры и окраски надсуставных кожных покровов. Боль при артритах чаще беспокоит в покое, но может усиливаться или, наоборот, уменьшаться во время движения. Наиболее интенсивную боль пациенты отмечают во второй половине ночи и утром (так называемый воспалительный тип боли). Если она возникает при нагрузке на сустав и/или усиливается к вечеру, то, скорее всего, речь идет об артрозе сустава, а боль носит механический характер. При остром артрите боль обычно очень сильная и постоянная, что значительное ограничивает функционирование сустава. Изменение формы сустава расценивается как дефигурация и деформация. Дефигурация сустава – временное изменение формы сустава, связанное обычно с отечностью, припухлостью или атрофией мягких тканей. Деформация – патологическое изменение формы сустава, обусловленное изменениями костных структур, стойкими контрактурами (невозможностью полного сгибания или разгибания сустава), вывихами. Степень нарушения функции сустава может быть как легкой, не лишающей больных трудоспособности, так и полной, когда сустав теряет подвижность. При острых артритах ограничение подвижности обычно носит обратимый характер. Для хронических форм характерно прогрессирующее ограничение подвижности, вначале обусловленное болью, затем — развитием фиброзного процесса (разрастанием соединительной ткани). Локальное повышение температуры кожных покровов — довольно частый симптом заболевания при острых, подострых артритах и обострении хронических. Возможна сопутствующая гиперемия (покраснение) и отек кожи. Течение артритов отличается большой вариабельностью. Наблюдаются острые, непродолжительные и полностью обратимые формы (при вирусных инфекциях), а также длительные, прогрессирующие хронические артриты, исходом которых может быть костный или фиброзный анкилоз – полная неподвижность сустава (при ревматоидном, септическом артритах и др.). Хронические формы нередко приводят к инвалидизации больных.Предварительный диагноз устанавливается на основании жалоб и результатов осмотра пациента. Во время пальпации пациент может отмечать разлитую резкую болезненность, врач может заметить флюктуацию (колебание) вследствие наличия жидкости в суставной полости, отечность периартикулярных (околосуставных) тканей. Подвижность в суставе может быть ограничена. При длительно существующем артрите обнаруживают более грубое изменение формы сустава, контрактуры, подвывихи, анкилозы. Пальпация показывает наличие плотной болезненной припухлости мягких тканей. Для диагностики имеет значение локализация, количество, симметричность или асимметричность пораженных суставов, ритм болей, обстоятельства возникновения, длительность болей и факторы, усиливающие и ослабляющие боль.Инструментальные методы обследования. Основным методом считается рентгенография суставов в двух проекциях. Для уточнения диагноза может быть назначена пункция сустава с извлечением и анализом синовиальной жидкости. С целью осмотра сустава изнутри, выполнения биопсии синовиальной оболочки проводится артроскопия. Лабораторная диагностика. Степень выраженности воспалительного процесса устанавливают с помощью клинического анализа крови и определения С-реактивного белка.
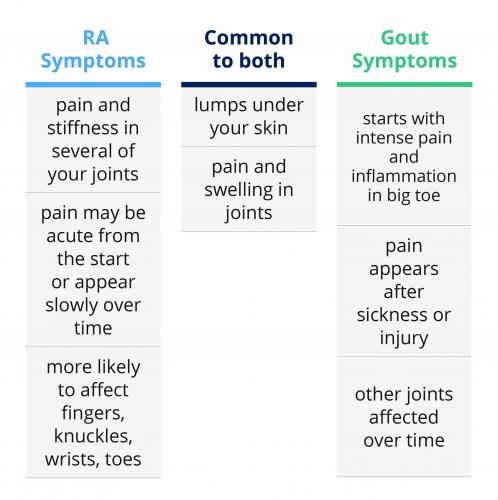
Ревматоидный артрит и подагра — два типа артрита. Каждый из них затрагивает суставы, вызывает боль и воспаление.
Ревматоидный артрит (РА) и подагру можно спутать друг с другом, если подагра вызывает появление узлов на кистях рук или стопах. Такой же симптом возникает и при ревматоидном артрите.
У человека может одновременно развиваться и ревматоидный артрит, и подагра. При этом каждое из двух состояний имеет разные причины и требует разных терапевтических подходов. Примерно 2% пациентов с ревматоидным артритом сталкиваются с подагрой.
Врачи могут лечить оба заболевания, однако точный диагноз имеет ключевое значение для выбора оптимальной терапевтической стратегии.
Чем отличаются ревматоидный артрит и подагра
Ревматоидный артрит — аутоиммунное воспалительное заболевание. Оно возникает, когда иммунная система организма начинает ошибочно атаковать здоровые клетки синовиальной оболочки суставов. Такая реакция вызывает воспаление, боль и отёчность суставов. Обычно РА затрагивает кисти рук, запястья, лодыжки и колени с обеих сторон тела.
Со временем регулярное воспаление приводит к повреждению суставов.
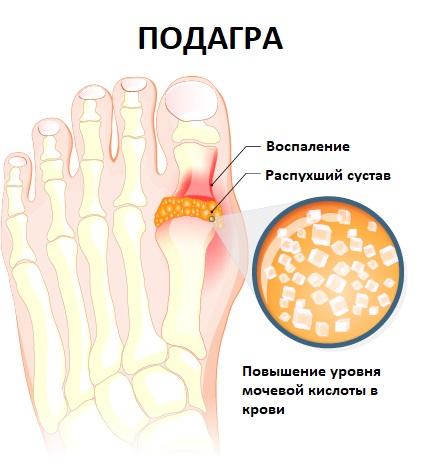
Подагра — также воспалительное заболевание, но оно не принадлежит к числу аутоиммунных расстройств. В крови людей, страдающих подагрой, возникает высокая концентрация мочевой кислоты.
Мочевая кислота содержится в пище и напитках. Приём некоторых лекарственных препаратов также может способствовать повышению уровня этого вещества в организме.
Кристаллы мочевой кислоты могут скапливаться в синовиальной ткани, особенно в кистях рук, стопах и локтях.
Кого затрагивают ревматоидный артрит и подагра
Ревматоидный артрит затрагивает женщин примерно в три раза чаще, чем мужчин. Миллионы людей по всей планете имеют данное заболевание.
Подагра у мужчин развивается примерно в три раза чаще, чем у женщин. Данное заболевание затрагивает до 5% взрослого населения планеты, что в количественном выражении составляет десятки миллионов человек.
Симптомы и долгосрочные осложнения
В некоторой степени симптомы ревматоидного артрита и подагры отличаются. В частности, эти два состояния поражают разные части тела и действуют в течение разных периодов времени.
Врачи не связывают подагру с рядом долгосрочных проблем, которые может вызывать РА. К числу таких проблем, например, относятся заболевания сердца или дыхательной системы.
Симптомы ревматоидного артрита
Пациенты с РА периодически наблюдают вспышки, то есть временные отрезки, когда симптомы обостряются. На смену вспышкам приходят ремиссии, когда симптомы значительно ослабевают или исчезают вовсе.
На ранней стадии вспышки могут проявляться следующие симптомы:
- утомляемость;
- лихорадка;
- боль, ломота, скованность в суставах;
- скованность более чем в одном суставе;
- боль и скованность в обеих сторонах тела, например в обеих запястьях или лодыжках;
- слабость;
- потеря веса.
Ревматоидный артрит может приводить к прогрессирующим и долгосрочным осложнениям, даже если пациент вовремя начинает принимать лекарственные средства. К числу таких эффектов относится следующее:
- снижение плотности костной ткани;
- повреждение суставов;
- изменения внешнего вида и подвижности кистей рук и ступней;
- преждевременные заболевания сердца;
- рубцевание и воспаление в глазах.
Симптомы подагры
Аналогично вспышкам, возникающим у пациентов с ревматоидным артритом, при подагре также могут наблюдаться периодические обострения симптомов. Пациенты сталкиваются с такими обострениями, когда кристаллы избыточной мочевой кислоты скапливаются в суставах.
Подагра часто развивается в результате воздействия на организм провоцирующих факторов, например при употреблении больших объёмов алкоголя, который повышает количество кристаллов мочевой кислоты в организме.
К числу симптомов подагры в суставах относится следующее:
- снижение степени подвижности;
- отёчность;
- болезненность;
- местное повышение температуры.
Наиболее подвержен подагре сустав большого пальца ноги. Данное состояние на ранних стадиях редко затрагивает сразу несколько суставов во время приступов.
Подагра также может поражать лодыжки, пальцы рук, локти или запястья.
Подагра обычно не вызывает такую же аутоиммунную реакцию, которая возникает при ревматоидном артрите. То есть при подагре редко развиваются лихорадка или затуманенное состояние.
Причины и факторы риска
Регулярное потребление спиртных напитков повышает риск развития подагры
Ревматоидный артрит обусловлен проблемами иммунной системы, хотя врачи точно не знают, почему у одних людей данное медицинское состояние развивается, а у других нет.
С ревматоидным артритом чаще других могут сталкиваться люди, которые связаны со следующими факторами риска.
- Возраст. По данным Центров по контролю и профилактике заболеваний США, ревматоидный артрит обычно начинает тревожить людей после шестидесяти лет.
- Пол. Женщины сталкиваются с ревматоидным артритом чаще, чем мужчины.
- Генетические факторы. Семейная история ревматоидного артрита повышает риск развития данного заболевания.
- Масса тела. У людей, страдающих ожирением, ревматоидный артрит может развиться с более высокой долей вероятности.
- Курение. Люди, которые курят или подвергались воздействию сигаретного дыма в материнской утробе, более склонны к ревматоидному артриту.
Подагра возникает, когда в организме человека скапливается избыток мочевой кислоты. У некоторых людей естественным образом вырабатываются более значительные объёмы мочевой кислоты, поэтому они более подвержены подагре.
Повышенное содержание мочевой кислоты или подагра с большей вероятностью могут развиваться у людей, которые связаны со следующими факторами риска.
- Возраст и пол. Мужчины более склонны к развитию подагры, если им ещё не исполнилось 60 лет. После этого возраста данное заболевание в равной мере затрагивает как мужчин, так и женщин.
- Наследственность. Люди с семейной историей подагры с большей вероятностью могут однажды обнаружить у себя её симптомы.
- Другие заболевания. История некоторых медицинских состояний, например высокого уровня холестерина, гипертензии (повышенного кровяного давления), диабета и заболеваний сердца, повышает риск развития подагры.
- Лекарства. Приём некоторых лекарственных препаратов, например диуретиков или средств для лечения ревматоидного артрита и псориаза, повышает риск развития подагры.
- Диета. Красное мясо, моллюски, алкоголь, газированные напитки — всё это повышает вероятность развития подагры.
- Масса тела. Люди с лишним весом более склонны к развитию подагры.
Некоторые пациенты страдают хронической подагрой. При таком состоянии у людей возникают частые приступы заболевания и в конечном итоге развиваются повреждения суставов. Благодаря лечению людям удаётся эффективно управлять подагрой и избегать проявления хронических симптомов.
Диагностика
Диагностику ревматоидного артрита или подагры врачи обычно начинают с изучения медицинской истории пациентов и параллельно задают им вопросы о наблюдаемых симптомах. Кроме того, врачи интересуются диетой, принимаемыми лекарственными препаратами и наличием любых других хронических заболеваний.
Специалист может выполнить физикальное обследование, в ходе которого обычно удаётся выяснить все места, где наблюдаются симптомы. Например, если пациент имеет подагру, он, скорее всего, будет сталкиваться с болью в большом пальце ноги.
Врачи также предлагают пациентам сдать кровь на анализ. Если у человека имеется подагра, то уровень мочевой кислоты в крови, наверняка, будет высоким. Кроме того, пациенту также могут быть рекомендованы анализы крови на маркеры, показатели которых, как правило, возрастают при ревматоидном артрите. К таким маркерам относится следующее:
- антитела к циклическому цитруллинированному пептиду;
- C-реактивный белок;
- реакция оседания эритроцитов;
- ревматоидный фактор.
Для проверки повреждения мягких тканей или костей врачи могут предложить визуализированные диагностические процедуры, например рентгенологическое исследование или магнитно-резонансную томографию (МРТ).
При помощи визуализированных методов диагностики можно выявить отложения кристаллов мочевой кислоты в области суставов и заметить признаки воспаления суставов, которые могут указывать на ревматоидный артрит.
Кроме того, врач может удалить жидкость из опухшего сустава при помощи специальной иглы, а затем проверить эту жидкость на наличие кристаллов мочевой кислоты, что может свидетельствовать о подагре.
Лечение
Рецептурные препараты часто используются при лечении и подагры, и ревматоидного артрита
Постановка правильного диагноза у людей с симптомами РА и подагры крайне важна, поскольку рассматриваемые заболевания лечатся по-разному.
При подагре терапия предусматривает следующее.
- Приём лекарств для снижения концентрации мочевой кислоты в организме. К числу таких препаратов относятся колхицин, который можно принимать как при острых приступах подагры, так и для предотвращения симптомов в долгосрочной перспективе.
- Приём препаратов для подавления выработки мочевой кислоты, например аллопуринола, или для её удаления, например пробенецида. Эти средства способствуют профилактике приступов подагры.
- Приём препаратов для снижения острых воспалений, например нестероидных противовоспалительных средств (НПВС).
- Внесение изменений в диету, например отказ от продуктов питания и напитков, которые вызывают подагру.
Люди могут замедлить или приостановить прогрессирование ревматоидного артрита путём приёма лекарств, которые снижают степень воспаления в организме и подавляют связанную с ним иммунную реакцию.
При ревматоидном артрите терапия предусматривает следующее:
- приём болезнь-модифицирующих антиревматических препаратов (БМАРП);
- приём модификаторов биологической реакции (биологических агентов).
Пациентам часто приходится пробовать несколько различных препаратов перед тем, как они находят оптимальный.
Противовоспалительная диета, а также позитивные изменения в образе жизни, например отказ от курения, снижение веса и регулярная физическая активность, также помогают замедлить прогрессирование ревматоидного артрита.
Заключение
И ревматоидный артрит, и подагра — формы артрита, однако они имеют разные симптомы, вызывают разные долгосрочные осложнения и по-разному лечатся.
Подагра обычно связана с образом жизни, в частности с диетой, а воспалительная реакция при данном состоянии чаще всего затрагивает большой палец ноги. В свою очередь, ревматоидный артрит вызывает боль в кистях рук, запястьях и лодыжках.
Каждое из заболеваний вызывает изменение в составе крови, которое врачи способны обнаруживать. Точный диагноз имеет важное значение, поскольку при лечении подагры и ревматоидного артрита применяются разные терапевтические стратегии.
Снижение уровня мочевой кислоты: артрит отступит в одно мгновение, если добавить в свой рацион…
Уровень мочевой кислоты в организме — один из показателей здоровья. Повышенное ее содержание может стать причиной сердечно-сосудистых заболеваний, ожирения, атеросклероза, а также таких неприятных заболеваний, как артрит и подагра. Ее количество в организме необходимо контролировать и держать в норме. Это можно сделать благодаря небольшому изменению рациона.
Мы поделимся с тобой списком полезных продуктов, которые стоит добавить в свое меню. Эти продукты помогут снизить уровень мочевой кислоты, они нужны всем, даже если у тебя нет артрита!
Питание при артрите
Если ты страдаешь от артрита или подагры — тебе нужно тщательно следить за своим питанием, чтобы не дать этим заболеваниям развиваться. Та же ситуация, если ты страдаешь от повышенного уровня мочевой кислоты в крови. Чтобы предотвратить или вылечить артрит, тебе необходимо ограничить потребление алкоголя, сладкого и продуктов, которые богаты пурином. Это морепродукты, птица, мясо. Также стоит избегать таких продуктов, как грибы, горох, шпинат, спаржа и цветная капуста.
А вот продукты, которые помогут держать уровень мочевой кислоты в норме и не позволят развиться артриту.
- ВодаЧеловеческому организму нужно достаточное количество воды, чтобы нормально функционировать. Вода способствует выведению токсинов из организма. 5–8 стаканов воды в день помогут держать твой организм в форме.
- ЯгодыВишня содержит противовоспалительные вещества, которые помогают снизить уровень мочевой кислоты. Они предотвращают образование кристаллов, которые вызывают ужасную боль при отложении в суставах. Также она предотвращает воспаление путем нейтрализации кислоты.Такие ягоды, как черника и клубника, тоже обладают противовоспалительными свойствами. Их необходимо включить в свой рацион.
Вот такой небольшой список продуктов, которые стоит добавить в свой рацион. Ведь это может снизить риск возникновения множества заболеваний, в том числе артрита и подагры. Небольшое изменение рациона поможет сохранить твое здоровье на долгие годы!
Ревматоидный артрит и подагра
Если у вас есть ревматоидный артрит (РА) и вы обнаружите, что ваши симптомы не улучшаются, вы также можете попросить своего врача о подагре. Исследователи полагали, что у вас не может быть обоих условий, потому что люди с РА часто принимали высокие дозы аспирина. Высокие дозы аспирина могут вызывать мочевую кислоту через почки, снижая риск подагры. В 2012 году клиника Майо обнаружила доказательства, свидетельствующие об обратном.
Другие исследования также показывают, что появление подагры у людей с РА более распространено, чем предполагалось ранее. В другом исследовании были рассмотрены случаи РА и установлено, что 5. 3 процента людей с РА имели или развивали подагру.
Путаница может лежать в симптомах. Симптомы подагры могут показаться похожими на симптомы РА, особенно на поздних стадиях. Но и причины этих двух заболеваний – и их лечение – очень разные.
Под радаром: уриновая кислота
И РА, и подагра являются воспалительными заболеваниями, которые вызывают боль и отек в суставах. В одном исследовании женщин с самоотчетными данными РА было показано, что они имеют значительно более высокий уровень сывороточной мочевой кислоты. Превышение этого телесного отхода в крови может вызвать подагру. Он делает это, создавая и формируя кристаллы урата. Эти кристаллы могут накапливаться в ваших суставах и вызывать боль и воспаление.
РА возникает, когда ваша иммунная система реагирует ненормально, атакуя ваши суставы, а иногда и ваши органы, а не инородные захватчики, такие как вирусы, которые попадают в ваше тело. Это другая причина воспаления, но симптомы могут казаться похожими. Это может затруднить диагностику.
Признаки и симптомы РА и подагры
Необработанная подагра может проявлять симптомы, которые очень похожи на РА, особенно если они находятся на более поздних стадиях.
Но причины РА и подагры очень разные, и, как результат, так же, как и лечение. Ваш врач порекомендует варианты лечения на основе вашего диагноза.
Почему подагра трудно обнаружить
В отличие от РА, подагра лучше понимается, и лечение сразу же, как только диагностируется. Симптомы обоих состояний могут показаться похожими, но подагра и РА имеют разные причины. РА – проблема иммунной системы, в то время как слишком много мочевой кислоты в крови приводит к подагре.
Избыточная мочевая кислота может быть результатом нескольких факторов, в том числе:
- пить слишком много алкоголя
- , употребляя в пищу продукты, содержащие вещество, называемое пуринами, которое разлагается, чтобы стать мочевой кислотой
- , принимая определенные лекарства, например, диуретики или аспирин
- , у которых заболевание почек
- рождается с определенными генетическими предрасположениями
Одна из причин, по которой может быть нарушена подагра, заключается в том, что оба условия могут вызывать образование конкреций.Эти комки развиваются вокруг суставов или в точках давления, таких как локти и пятки. Причина этих ударов зависит от того, какое у вас состояние.
В РА воспаление вокруг мелких кровеносных сосудов приводит к ударам или узелкам под кожей. При подагре урат натрия может накапливаться под кожей. Когда это произойдет, результирующие комки могут быть похожи на RA-узлы.
Как узнать, есть ли у вас подагра
Чтобы диагностировать подагру, ваш врач закажет различные тесты. Эти тесты могут включать:
- совместный анализ жидкости для поиска кристаллов урата
- Ультразвук для поиска кристаллов урата
- анализ крови для поиска уровней мочевой кислоты и креатинина в крови
- Рентгеновское изображение для искать эрозии
Теперь, когда медицинские работники также знают, что возможно иметь как РА, так и подагру, они могут назначить конкретные методы лечения, необходимые для каждой болезни. Поговорите со своим врачом, если вы сомневаетесь в своем состоянии. Они смогут помочь вам перейти к управлению вашим состоянием.
Как лечить подагру
Лечение подагры может включать в себя лекарства и изменения образа жизни.
Лекарство
Ваш врач назначит лекарства для лечения подагры, в зависимости от вашего общего состояния здоровья и предпочтений. Основная цель – лечить и предотвращать сильную боль, которая сопровождается вспышкой подагры. Лечение может включать:
Нестероидные противовоспалительные препараты (NSAIDs): Это могут быть внебиржевые лекарства, такие как ибупрофен (Advil) или рецептурные НПВС, такие как индометацин (Tivorbex) или целекоксиб (Celebrex).
Колхицин: Препарат колхицин (Colcrys) ингибирует воспаление и уменьшает боль при подагре. Но у него есть некоторые побочные эффекты, такие как тошнота и диарея.
Кортикостероиды: Они могут быть в форме таблеток или инъекциях для контроля воспаления и боли. Из-за побочных эффектов, это обычно для людей, которые не могут принимать НПВП или колхицин.
Если ваши приступы подагры часты, ваш врач может назначить лекарства для блокирования производства мочевой кислоты или улучшить удаление. Эти лекарства могут также вызывать побочные эффекты, такие как сильная сыпь, тошнота и камни в почках.
Изменения образа жизни
Некоторые изменения образа жизни эффективны для облегчения подагры. К ним относятся:
- отказ от алкогольных напитков
- пребывание в гидратации
- ограничение продуктов с высоким содержанием пуринов, таких как красное мясо, мясные субпродукты и морепродукты
- регулярное питание для поддержания здорового веса
Некоторые продукты питания могут имеют потенциал для снижения содержания мочевых кислот. Согласно клинике Майо, кофе, витамин С и вишня могут помочь с уровнями мочевой кислоты. Но они не будут лечить ваши приступы подагры.
Всегда разговаривайте со своим врачом перед тем, как начать альтернативный подход, так как он может взаимодействовать с вашими лекарствами. Дополнительная и альтернативная медицина не предназначены для замены любых лекарств, рекомендуемых вашим доктором.
Советы
- Поговорите со своим врачом, если ваши процедуры RA не работают.
- Хотя менее распространено, возможно иметь и подагру, и РА.
- Ваш врач может диагностировать подагру, ища кристаллы урата.
- Подагра можно лечить с помощью медикаментов и изменений образа жизни.
Исследователи привыкли полагать, что у вас не было бы подагры и РА в то же время, потому что лечение РА помогло удалить мочевую кислоту. Но современные методы лечения не зависят от высоких доз аспирина. И недавние исследования показывают, что возможно иметь подагру, даже если у вас есть РА. Люди с РА более склонны к более высоким уровням мочевой кислоты, что связано с подагрой. Они также более склонны принимать низкодозовый аспирин для защиты сердца, что препятствует удалению кристаллов из их тела.
Подагра отлично поддается лечению, но лечение отличается от лечения RA. Поговорите со своим врачом, если ваше лечение RA не работает, особенно если ваш дискомфорт начался в вашем большом пальце. Ваш врач будет работать с вами, чтобы найти лечение, которое приносит вам облегчение.
Список литературы:
- https://www.invitro.ru/library/bolezni/24251/
- https://medmaniac.ru/revmatoidnyi-artrit-i-podagra/
- https://dagomys.su/artrit/mochevaya-kislota-pri-revmatoidnom-artrite.html
Частые вопросы
Какие причины могут привести к снижению уровня мочевой кислоты в организме?
Снижение уровня мочевой кислоты может быть вызвано различными факторами, такими как гипергидратация, алкогольное опьянение, некоторые лекарственные препараты, а также некоторые заболевания почек или печени.
Какие симптомы могут указывать на сниженный уровень мочевой кислоты в организме?
Симптомы сниженного уровня мочевой кислоты могут включать вялость, слабость, снижение аппетита, боли в суставах, повышенную чувствительность к холоду, а также повышенную уязвимость к инфекциям.
Полезные советы
СОВЕТ №1
Следите за своим рационом и избегайте употребления пищи, богатой пуринами, такой как мясо, морепродукты, бобовые, шпинат и грибы. Ограничение потребления алкоголя также может помочь снизить уровень мочевой кислоты.
СОВЕТ №2
Пейте больше воды, так как это помогает вымывать мочевую кислоту из организма. Рекомендуется употреблять не менее 8 стаканов воды в день.
СОВЕТ №3
Поддерживайте здоровый вес, поскольку избыточный вес может способствовать увеличению уровня мочевой кислоты в организме. Регулярные физические упражнения также могут помочь контролировать уровень мочевой кислоты.
 В чем разница между подагрой и артритом, методы лечения, диагностики, признаки, симптомы и осложнения
В чем разница между подагрой и артритом, методы лечения, диагностики, признаки, симптомы и осложнения Подагрический артрит голеностопного сустава: лечение, симптомы, диагностика и лечение
Подагрический артрит голеностопного сустава: лечение, симптомы, диагностика и лечение Артрит 3 степени
Артрит 3 степени


 Подагрический артрит: формы протекания болезни и ее лечение
Подагрический артрит: формы протекания болезни и ее лечение Активность ревматоидного артрита: показатели для инвалидности
Активность ревматоидного артрита: показатели для инвалидности Первые признаки ревматоидного артрита: описание, диагностика и особенности лечения
Первые признаки ревматоидного артрита: описание, диагностика и особенности лечения Артрит челюстного сустава (ВНЧС): причины, симптомы и особенности лечения
Артрит челюстного сустава (ВНЧС): причины, симптомы и особенности лечения